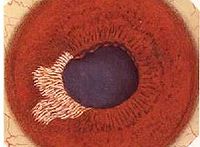
虹膜睫状体炎
| A+医学百科 >> 疾病百科 >> 炎症 >> 虹膜睫状体炎 |
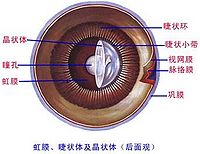
前葡萄膜炎(anterior uveitis)又名虹膜睫状体炎(iridocyclitis),虹膜发生炎症后常影响睫状体,故临床上单独的虹膜炎或睫状体为是很少见的。常同时发病。前葡萄膜炎又称虹膜睫状体炎,包括虹膜炎、睫状体炎及虹膜睫状体炎。因为虹膜和睫状体在解剖上互相连接,关系密切,且同为虹膜大环供血,因此虹膜和睫状体往往同时发炎。 虹膜睫状体炎是常见的致盲眼病之一,是最常见的一种葡萄膜炎。
目录 |
临床表现
自觉症状
虹膜睫状体的三叉神经末梢受到毒性刺激,睫状肌的收缩和肿胀组织的压迫产生的疼痛,可反射到眉弓及颊部,睫状体部有明显的压痛,夜间疼痛加剧。急性期常伴有角膜炎症反应而有羞明、流泪视力可突然下降,此因角膜内水肿,角膜后沉着物以及炎性渗出影响光线的进入,睫状体受炎症刺激发生反射痉挛而造成假性近视。晚期可合并黄斑水肿及视神经视网膜炎。
体征
1.睫状充血:有明显的睫状充血,严重病例还可形成混合性充血和结膜水肿。
2.角膜后沉着物(kerato-precipitates,KP):房水肿炎性细胞及色素由于角膜后面和虹膜表面的温差,随着前房房水对流的离心力和重力影响粘着炎症后粗糙的角膜内皮上,即角膜后沉着物。沉着物多沉积在角膜中心偏下部呈三角形分布,尖端朝瞳孔区,大颗粒在下,小颗粒在上。
根据炎症的性质,渗出物的轻重、时间的长短,大小形态、数量不同而表现各异。大的灰白色羊脂样KP是慢性炎症的特点;细小灰色尘埃状KP多见于急性或过敏性肉芽肿性疾患。个别正常人亦可见到白色KP,而无虹膜炎的表现,为生理性KP,故应结合临床其他体征进行鉴别确诊。
3.房水混浊:由于炎症使房水中蛋白含量增加,房水变混,在裂隙灯下房水中呈淡恢色反射性反光带,名为Tyndall征。表示为活性炎症体征。重者可出现纤维素性及脓性渗出物,因重力关系沉积在前房下部显示一液平面即为前房积脓(hypopion)。如果血管破裂,红细胞外溢,即产生前房积血(hyphema)。
前房水内渗出物是虹膜睫状体炎的重要体征,但需在裂隙灯显微镜下熟练的眼科医师方可辨认。有三种表现,一般同时出现,但不尽然。
(1)房水内浮游物:炎症时,房内水有游动的微细颗粒,为渗出的炎症细胞。
(2)房水闪光阳性:房水闪光即丁道尔氏现象。正常情况下,丁道尔氏现象阴性。由于炎症,房水内蛋白质及细胞数增加,当将裂隙灯点状光源照射到角膜上时,房水中即出现一道光束,将角膜和晶体连成一条光带,正有如飞尘满空间的房间射进一道光束之所见。
(3)角膜后壁沉着物:简称KP,由淋巴细胞及浆细胞组成,小点状,新鲜炎症时呈色灰白,随着炎症的消退而色变深。无数个小点在角膜后壁排列成三角形状,三角形之基底朝下。
4.虹膜纹理不清:虹膜炎时,虹膜血管扩张随之水肿浸润,色泽变暗,虹膜表面纹理不清,在肉芽肿性虹膜睫状体炎时,可望见虹膜结节,有深层和浅层两种。深层者位于瞳孔缘呈半透明小灰色团者称koeppew结节,多见于亚急性或慢性炎症早期,数目多少不一,可在数天内消失。浅层结节多在虹膜卷缩轮的附近,故为Busacca结节。此结节可很快消失,偶尔可形成老化和新生血管。炎症反复发作时,虹膜发生萎缩,其表面形成机化膜和新生血管,是为虹膜修复状态。
5.瞳孔缩小:在虹膜炎症早期,由于虹膜充血水肿,细胞浸润,以及渗出物毒素刺激瞳孔括约肌及开大肌同时收缩,而表现出瞳孔缩小,无对光反射或刘光反应不敏感。如后粘连广泛成一周,则称为瞳孔闭锁,因房水不能从后房流人前房,可发生继发性青光眼。大量炎症渗出物覆盖在瞳孔区,机化后称为瞳孔膜闭。
6.玻璃体混浊:睫状体和玻璃体相邻,虹膜睫状全炎的细小尘埃及絮状渗出物可以侵入晶体后腔及玻璃体前部,使其混浊.
7.睫状压痛,指睫状体部位的压痛。检查时嘱患者下视,压者以手指于上睑触压眼球,有疼痛时为睫状压痛阳性,为睫状体部炎症的表现。
此外本病应与急性充血性青光眼、急性结膜炎(特别是流行季节易忽略)鉴别(见青光眼)。
治疗措施
治疗原则
1.散瞳:一旦诊断明确,立即进行散瞳,使瞳孔扩大,这是治疗的首要关键性措施。若一拖延,必然造成难以挽回的后果。
散瞳药主要用阿托品类药物,即1%阿托品眼药水,每日~6次,待瞳孔扩大,炎症稍解后,每日~2次,以保持扩大瞳孔至炎症消退后半月至1月。以资巩固。
阿托品的作用主要是睫状机松弛减轻对动脉的压力,以增强色素膜的血液循环,减低毛细血管的渗透性,使渗出减少,起到消炎作用,促使炎症吸收。此外,散大瞳孔,防止虹膜后粘连或使已形成的消除、解除或减轻瞳孔括约肌和睫状肌的痉挛。使眼很好休息,达到止痛目的。
滴用阿托品时,必须压迫泪囊部,以免泪囊和鼻腔膜吸收后中毒,特别对小儿使用要慎重,对老年人尤其是前房狭窄伴有青光眼素质者也要慎之又慎。
如阿托品不能扩大瞳孔时,可加用1%可卡因和0.1%肾上腺等量混合液0.3ml,在粘连附近的结膜下注射,即所谓强力扩瞳。
2.皮质激素的应用:使用皮质类固醇可以减轻和控制炎症,起到抗炎抗过敏作用,降低毛细血管通透性,减少组织水肿和渗出,减轻纤维组织增生和胶原沉积。抑制过敏反应。在用药2周以上者不要突然停药。酌情减量。
给药方法
有口服药,滴眼剂或结膜下注射等方式:口服药开始时要给足量,以便迅速控制炎症,最后用最小最维持到炎症活动完全消退为主。
前葡萄膜炎局部滴用0.5%的松或0.05%地塞米松,每日~5次,或每小时点一次,恢复期减少。有时亦可球结膜下注射即可。
对全葡萄膜炎或脉络膜炎患者,可用0.025%地塞米松0.3ml与结膜下或眼球筋膜下注射,或结合全身给药,病重者氢化可的松200~250mg或地塞米松5~10mg静脉滴注每日一次,这样足量可以到达眼内组织。
3.非激素性消炎剂:水杨酸钠保泰松及消炎痛有镇痛及消炎作用。主要抑制葡萄膜炎时前房中前列腺素的增高,以达到抗炎或降压的作用,常用的阿斯匹林0.5g,每日3次,消炎痛25mg,每日三次。
4.抗生素:若系化脓性前葡萄膜炎可局部或全身应用广谱抗生素。
5.免疫治疗:对严重的葡萄膜炎和交感性眼炎,使用激素无效时可考虑使用免疫抑制剂或免疫增强剂。以调整异常的免疫功能,常用的免疫抑制剂有:
⑴环磷酰胺(cyclophosphamide):可以单独使用或配合类固醇治疗,常用口服量50~100mg,每日二次分服,连服2周为一疗程。静脉注射将100~200mg溶于20ml的生理卤水中,每日或隔日一次。应检查血象,防止副作用发作。
⑵乙双吗啉(AT-1727),每次g,每日三次,连服2~3周,停药1周,再用1~2个疗程。
⑶痛可宁(chlocambucil,Leukeuan,苯丁酸氨芥):一般开始每日mg,加重每日~10mg,最大剂量每日不能超过20mg。
7.对症治疗
⑴对继发青光眼者可口服醋氨酰胺使眼压下降。
⑵对虹膜膨隆者可行虹膜穿刺或虹膜切除。
⑶对虹膜周边粘连引起继发青光眼者可行虹膜周边切除。
并发症
1.角膜混浊:后弹力层皱褶和角膜上皮水泡样角膜炎病变,晚期发生角膜带状疱前。
2虹膜后粘连:虹膜炎时,由于纤维素性渗出,使虹膜的瞳孔缘与晶体前囊之间产生粘连。早期粘连可用扩瞳剂拉开。如果渗出物已机化,粘连牢固,用扩瞳剂不易拉开,或拉开部分粘连瞳孔呈花瓣状边缘不整。
3.瞳孔闭锁(seclusion of the pupil)虹膜后粘连全部纤维化后永远拉不开,且瞳孔一周的虹膜,后面与晶体前表面完全粘连,前后房水循环中断。
4.虹膜周边前粘连(peripheral anterior synechia of iris)或房角粘连(goniosynechia)。由于后房压增加或渗出物蓄积使周边虹膜或虹膜根部与角膜后面粘连。
5.瞳也膜闭(occlusion of pupil):瞳孔区内沉积大量渗出物形成薄膜覆盖在晶体前表面。
6.虹膜膨隆(iris bombe):由于房水不能从后房向前流通,受阻在后房,使后房压力增加,房水蓄积使虹膜向前推移而呈膨隆状态。
7.并发白内障:虹膜炎症时,房水性质改变,房水中的炎症毒改变了晶体外在环境,从而也变了晶体正常的生理代谢,导致晶体前后皮质都混浊,并很快形成完全性白内障。
8.继发性青光眼:由于房角粘连,瞳孔闭锁,加上急性炎症期血管扩张、血浆漏出,前房水粘稠度增高导致眼压升高,继发青光眼。
9.眼底病变:病变后期或严重病例可并发有黄斑水肿或囊样变性,或伴有视盘血管炎。
10.眼球萎缩:睫状体附近渗出性机化组织形成纤维膜牵引视网膜脱离,破坏睫状体使房水分泌减少,眼压减低。加上睫状体本身反复发炎变成坏死组织,导致眼球缩小而萎缩。
诊断要点
现象判断
二、视力下降伴眼痛畏光流泪。
三、睫状或混合性充血、睫状区可有压痛。
四、角膜后灰白色或棕灰色沉着物,下方为多。
五、前房混浊,絮状渗出或前房积脓。
六、虹膜纹理不清,可有结节或萎缩纹,瞳孔缩小,对光反应迟钝,瞳孔缘后粘连,或虹膜周边前粘连。
八、急性炎症时与急性闭角性青光眼,急性结膜炎鉴别。
疑像诊断
如发现睫状充血、瞳孔缩小<排除药物所致)、睫状压痛,应高度怀疑本病。如能用裂隙灯显微镜观察到前房水内的渗出现象,即可确诊。
治疗要点
一、病因治疗
二、散瞳阿托品,混合散瞳剂滴眼或结膜下注射。最重要常用1%阿托品眼药水
三、皮质类固醇局部使用为主,滴眼或结膜下注射,酌情全身使用。常用地塞米松眼药水
四、抗前列腺素药:常用消炎痛
五、抗生素有病灶感染者全身使用。
六、中药治疗。
七、理疗。
八、减少光线刺激,可戴有色眼镜。
治疗措施
西医药治疗
(1)散瞳:对于抑制炎症、减少渗出和防止后粘连都极为有利。常用药为阿托品液或膏,如用阿托品液,应注意压迫泪囊,以防中毒(因用1%—2%阿托晶液浓度较高)。
(2)皮质类固醇
①轻者可只滴可的松或地塞米松眼药水,每日滴4-8次。
②较重者可配合球结膜下注射地塞米松,每次.5-3mg,每日或隔日1次。
③严重者还应配合全身用药,静脉或口服激素。如强的松每日可用30—60mg,早8点顿服,病情好转后逐渐减量。
(3)湿热敷,每日—3次,每次-30分钟。
中医药治疗
本病中医称为瞳神剿、症,辨症治疗效果较好,可采用中西医结合。
(1)肝经风热:眼痛、头痛、畏光流泪,抱轮红赤,睫状压痛,角膜后壁沉着物,房水混浊,或口干,舌红苔薄,脉弦数。
方药:见匐行性角膜炎。患眼赤痛甚,选加生地、丹皮、丹参、茺蔚子。
(2)肝胆火炽:瞳神甚小,珠痛拒按,痛连眉梭,房水混浊,兼口苦咽干;烦躁易怒,舌虹苔黄,脉弦数。
治法:清泻肝胆。
(3)风湿夹热:眼部症状加头重胸闷,肢节酸痛,舌苔黄腻,脉弦数或濡数。
治法:祛风除湿清热。
方药:防风、蔓荆子、前胡、羌活、白芷、防已、黄连各10克,黄柏、知母、黄芩、栀于各12克,生地15克,寒水石45克,生甘草6克。
(4)虚火上炎:病之后期巳成慢性,红赤较轻或不红而时痛,瞳神干缺,眼内干涩不舒,兼见虚烦不眠,手足心热,舌燥咽干,舌质红,脉细数。
方药:知母、黄柏、山萸肉、泽泻、山药、茯苓各12克,熟地20克,丹皮10克,丹参20克,决明子15克。
预防与调养
1.严格遵循医嘱用药治疗。
2.心情舒畅.防止急躁,充分睡眠有利疾病痊愈。
3.饮食宜清淡、富含维生素食品。
疗效评价
1.治愈:眼痛消除,睫状充血消失,房水Tydakk氏现象阴性,视力提高;
2.好转:眼痛消除,睫状充血消失,房水混浊减轻,角膜后沈着物减少;
3.未愈:症状体征未改善,出现并发症。
专家提示
本病早期有些病人只是表现为眼红,无明显眼痛及视力下降,因此,往往会不加重视,不及时去医院诊治,或者自己去药店购买眼药水点眼;也有一些人去一些专科设备条件较差的医疗单位诊治,因为没有必要的眼科设备如裂隙灯等检查设备,使得病人的轻微的前房混浊或角膜后沈着物等改变不能发现,容易误诊为“红眼病”,因为未能得到及时的散瞳等治疗而发生青光眼等并发症的情况在临床上并非罕见。
当然,有些病人即使去到较大的医疗单位就诊,因为未给以仔细检查或未作裂隙灯检查而误诊为“红眼病”也时有发生。因此,对于“红眼”不要只是考虑到“红眼病”。 本病的治疗最重要的一点就是散瞳治疗,但是在点阿托品散瞳时,尤其对于儿童,一定要注意压迫泪囊区,以免因药物吸收而引起中毒。另外,本病“治愈”后,有些病人可以出现反复发作,要注意避免一些诱因如“感冒,扁桃体炎,风湿病”等,平时起居要有规律,避免过度劳累及精神紧张,一旦出现眼红痛要及时就诊和治疗。
如何治疗
1.散瞳:散瞳为治疗虹膜睫状体炎的首要措施,对预后至关重要。
2.皮质类固醇:具有较强的抗炎作用,轻症者多局部用药。注意胃肠道刺激等副作用。
4.免疫抑制剂:重症或炎症向后部葡萄膜蔓延时,用环磷酰胺能较强的抑制抗体产生。转移因子、干扰素、左旋咪唑、环胞霉素A亦较常用。
5.抗生素:常用0.25%氯霉素、0.4%庆大霉素、复方新霉素点眼,每日-6次,针对致病菌选药,亦可口服或肌注。
6.理疗:热敷,每日二次;1%狄奥宁点眼,超短波考地松离子导入均可改善局部血运,减轻疼痛。
7.遮光:戴有色眼镜,避免强光刺激瞳孔,减少疼痛。
8.选择性使用安妥碘、碘化钾、糜蛋白酶、透明质酸酶,可能促进炎症吸收。
|
|||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 关于“虹膜睫状体炎”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |