无脉症
| A+医学百科 >> 疾病百科 >> 炎症 >> 无脉症 |
多发性大动脉炎(Takayasu arteritis,TA)是指主动脉及其主要分支的慢性进行性非特异的炎性疾病。历史上有不同的病名描述本病,如无脉症、主动脉弓综合征、高安病等。本病多发于年轻女性,30岁以前发病约占90%,40岁以后较少发病。本病好发于亚洲、中东地区,西欧与北美少见。发病年龄多为5~45岁,平均年龄为22岁,约90%患者在30岁以内发病。多见于年轻女性,男女之比日本为1:9.4,中国则为1:3.2。
目录 |
病因
本病病因未明,多认为与遗传因素、内分泌异常、感染(链球菌、结核分枝杆菌、病毒等)后机体发生免疫功能紊乱以及细胞因子的炎症反应有关。
病理生理
病变位于主动脉弓及其分支最为多见,其次为降主动脉,腹主动脉,肾动脉。主动脉的二级分支,如肺动脉、冠状动脉也可受累。受累的血管可为全层动脉炎。早期血管壁为淋巴细胞、浆细胞浸润,偶见多形核中性粒细胞及多核巨细胞。由于血管内膜增厚,导致管腔狭窄或闭塞,少数病人因炎症破坏动脉壁中层,弹力纤维及平滑肌纤维坏死,而致动脉扩张、假性动脉瘤或夹层动脉瘤。
临床表现
本病可见于儿童到老年的各年龄组中,但绝大多数在30岁以下,好发于青年女性。
1、全身症状:在局部症状或体征出现前数周,少数病人可有全身不适、易疲劳、发热、食欲不振、恶心、出汗、体重下降、肌痛、关节炎和结节红斑等症状,可急性发作,也可隐匿起病。当局部症状或体征出现后,全身症状可逐渐减轻或消失,部分病人则无上述症状。
2、局部症状体征:按受累血管不同,有不同器官缺血的症状与体征,如头痛、头晕、晕厥、卒中、视力减退、四肢间歇性活动疲劳,臂动脉或股动脉搏动减弱或消失,颈部、锁骨上下区、上腹部、肾区出现血管杂音,两上肢收缩压差大于10mmHg。
临床分型
根据病变部位可分为四种类型:头臂动脉型(主动脉弓综合征);胸、腹主动脉型;广泛型和肺动脉型。
(1)头臂动脉型(主动脉弓综合征) 颈动脉和椎动脉狭窄和闭塞,可引起脑部不同程度的缺血,出现头昏、眩晕、头痛、记忆力减退、单侧或双侧视物有黑点,视力减退,视野缩小甚至失明,嚼肌无力和咀嚼疼痛。少数患者因局部缺血产生鼻中隔穿孔,上腭及耳廓溃疡,牙齿脱落和面肌萎缩。脑缺血严重者可有反复晕厥,抽搐,失语,偏瘫或昏迷。上肢缺血可出现单侧或双侧上肢无力、发凉、酸痛、麻木甚至肌肉萎缩。颈动脉、桡动脉和肱动脉可出现搏动减弱或消失(无脉征),约半数患者于颈部或锁骨上部可听到二级以上收缩期血管杂音,少数伴有震颤,但杂音响度与狭窄程度之间,并非完全成比例,轻度狭窄或完全闭塞的动脉,则杂音不明显,如有侧支循环形成,则血流经过扩大弯曲的侧支循环时,可以产生连续性血管杂音。
(2)胸主、腹主动脉型 由于缺血,下肢出现无力,酸痛、皮肤发凉和间歇性跛行等症状,特别是髂动脉受累时症状最明显。肾动脉受累出现高血压,可有头痛、头晕、心慌。合并肺动脉狭窄者,则出现心慌、气短,少数患者发生心绞痛或心肌梗死。 高血压为本型的一项重要临床表现,尤以舒张压升高明显,主要是肾动脉狭窄引起的肾血管性高血压;此外胸降主动脉严重狭窄,使心排出血液大部分流向上肢而可引起的节段性高血压;主动脉瓣关闭不全所致的收缩期高血压等。在单纯肾血管性高血压中,其下肢收缩压较上肢高20~40mmHg。 部分病人背部脊柱两侧或胸骨旁可闻及收缩期血管杂音,其杂音部位有助于判定主动脉狭窄的部位及范围,如胸主动脉严重狭窄,于胸壁可见表浅动脉搏动,血压上肢高于下肢。大约80%患者于上腹部可闻及二级以上高调收缩期血管杂音。 如合并主动脉瓣关闭不全,于主动脉瓣区可闻及舒张期吹风样杂音。
(3)广泛型 具有上述两种类型的特征,属多发性病变,多数患者病情较重。
(4)肺动脉型 本病合并肺动脉受累并不少见,约占50%,上述三种类型均可合并肺动脉受累,而在各类型中伴有或不伴有肺动脉受累之间无明显差别,单纯肺动脉受累者罕见。肺动脉高压大多为一种晚期并发症,约占1/4,多为轻度或中度,重度则少见。临床上出现心悸、气短较多。重者心功能衰竭,肺动脉瓣区可闻及收缩期杂音和肺动脉瓣第二音亢进,肺动脉狭窄较重的一侧呼吸音减弱。
实验室检查
无特异性血化验项目。
(1)红细胞沉降率: 是反映本病病变活动的一项重要指标。疾病活动时血沉增快,病情稳定血沉恢复正常。
(2)C反应蛋白: 其临床意义与血沉相同,为本病病变活动的指标之一。
(3)抗链球菌溶血素“O”抗体的增加仅说明患者近期曾有溶血性链球菌感染,本病仅少数患者出现阳性反应。
(4)抗结核菌素试验:中国的资料提示,约40%的病人有活动性结核,如发现活动性结核灶应抗结核治疗。对结核菌素强阳性反应的病人,要仔细检查,如确认有结核病的可能也应抗结核治疗。
(5)其他:少数患者在疾病活动期白细胞增高或血小板增高,也为炎症活动的一种反应。可出现慢性轻度贫血,高免疫球蛋白血症比较少见。
影像学检查
X线平片
(1)降主动脉中下段或全段普遍内收,内收段常伴有搏动减弱以至消失。
(2)降主动脉边缘不规则,明显者呈波纹状,或见于内收段或单独存在。
(3)主动脉弓降部扩张,边缘不规则。
(4)病变部位钙化,见于青少年者意义大。
(5)心脏可有不同程度的增大,多为以左室为主的轻至中度增大。
(6)大动脉炎累及肺动脉及分支者,患肺可见一侧或区域性肺缺血征象。
彩色多谱勒超声检查
可探查主动脉及其主要分支狭窄或闭塞(颈动脉,锁骨下动脉,肾动脉等),但对其远端分支探查较困难。
血管造影检查
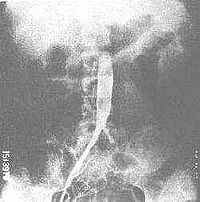
①数字减影血管造影(DSA):是一种数字图像处理系统,为一项较好的筛选方法,本法优点为操作 简便易行,检查时间短,对病人负担小,反差分辨率高,对低反差区域病变也可显示。对头颅部动脉,颈动脉,胸腹主动脉,肾动脉,四肢动脉,肺动脉及心腔等均可进行造影,对大动脉炎的诊断价值较大,一般可代替肾动脉造影,本法缺点是对脏器内小动脉,如肾内小动脉分支显示不清,必要时仍需进行选择性动脉造影。
②动脉造影:可直接显示受累血管管腔变化,管径的大小,管壁是否光滑,影响血管的范围和受累血管的长度。
电子计算扫描(CT)
特别是增强CT可显示部分受累血管的病变,特别是先进的CT机和核磁共振能显示出受累血管壁的水肿情况,以助判断疾病是否活动。
诊断
1.临床诊断 典型临床表现者诊断并不困难。40岁以下女性,具有下列表现一项以上者,应怀疑本病。
(1) 单侧或双侧肢体出现缺血症状,表现 动脉搏动减弱或消失,血压降低或测不出。
(2) 脑动脉缺血症状,表现为单侧或双侧颈动脉搏动减弱或消失,以及颈部血管杂音。
(3) 近期出现的高血压或顽固性高血压,伴有上腹部二级以上高调血管杂音。
(4) 不明原因低热,闻及背部脊柱两侧、或胸骨旁、脐旁等部位或肾区的血管杂音,脉搏有异常改变者。
(5) 无脉及有眼底病变者。
2.诊断标准 采用1990年国风湿病学会的分类标准:
(1)发病年龄≤40岁 出现症状或体征时年龄<40岁。
(2)肢体间歇性跛行 活动时一个或更多肢体出现乏力、不适或症状加重,尤以上肢明显。
(3)肱动脉搏动减弱 一侧或双侧肱动脉搏动减弱。
(4)血压差>10mmHg 双侧上肢收缩压差>10mmHg。
(5)锁骨下动脉或主动脉杂音 一侧或双侧锁骨下动脉或腹主动脉闻及杂音。
(6)动脉造影异常 主动脉一级分支或上下肢近端的大动脉狭窄或闭塞,病变常为局灶或节段性,且不是由动脉硬化、纤维肌发育不良或类似原因引起。 符合上述6项中的3项者可诊断本病。主要与先天性主动脉狭窄、动脉粥样硬化、血栓闭塞性脉管炎、白塞病、结节性多动脉炎等疾病鉴别。
鉴别诊断
(1) 先天性主动脉缩窄:多见于男性,血管杂音位置较高,限于心前区及背部,全身无炎症活动表现,胸主动脉见特定部位(婴儿在主动脉峡部,成人型位于动脉导管相接处)狭窄
(2) 动脉粥样硬化: 常在50岁后发病,伴动脉硬化的其他临床表现,数字及血管造影有助于鉴别。
(3) 肾动脉纤维肌结构不良:多见于女性,肾动脉造影显示其远端2/3及分支狭窄,无大动脉炎的表现。
(4) 血栓闭塞性脉管炎(Buerger病):好发于吸烟史的年轻男性,为周围慢性血管闭塞性炎症。主要累及四肢中小动脉和静脉,下肢较常见。表现为肢体缺血、剧痛、间歇性跛行,足背动脉搏动减弱或消失,游走性表浅动脉炎,重症可有肢端溃疡或坏死等,与大动脉炎鉴别一般并不困难。
(5) 结节性多动脉炎:主要累及内脏中小动脉。与大动脉炎表现不同。
(6) 胸廓出口综合征:可有桡动脉搏动减弱,随头颈及上肢活动其搏动有变化,并常可有上肢静脉血流滞留现象及臂丛神经受压引起的神经病,颈部X线相示颈肋骨畸型。
治疗
1、约20%是自限性的,在发现时疾病已稳定,对这类病人如无合并症可随访观察。对发病早期有上呼吸道、肺部或其他脏器感染因素存在,应有效地控制感染,对防止病情的发展可能有一定的意义。高度怀疑有结核菌感染者,应同时抗结核治疗。
2、肾上腺皮质激素:激素对本病活动仍是主要的治疗药物,及时用药可有效改善症状,缓解病情。一般口服泼尼松每日mg/kg,早晨顿服或分次服用,维持3~4周后逐渐减量,每10~15天减总量的5%~10%,以血沉和C-反应蛋白下降趋于正常为减量的指标,剂量减至每日mg~10mg时,应长期维持一段时间。如用常规剂量泼尼松无效,可改用其他剂型,危重者甚至可大剂量静脉冲击治疗,但要注意激素引起的库欣综合征、易感染、继发高血压、糖尿病、精神症状和胃肠道出血等不良反应,长期使用要防止骨质疏松。
3、免疫抑制剂:单纯肾上腺皮质激素疗效欠佳、或为增加疗效和减少激素用量可用免疫抑制剂,最常用的药物为:环磷酰胺、硫唑嘌呤和甲氨喋呤。危重患者环磷酰胺和硫唑嘌呤每日mg~3mg/Kg,环磷酰胺可冲击治疗,每4周0.5~1.0g/M2体表面积。每周甲氨喋呤5mg~25mg,静脉、肌肉注射和口服均可。新一代的免疫抑制剂,如:环孢霉素A、骁悉、来氟米特等尚无临床大样本报道,疗效有待证实。严重病例会危机生命和造成健康的重大危害,现多认为大动脉炎一经诊断,应积极早日开始免疫抑制剂与激素的联合治疗法。即使临床缓解,免疫抑制剂维持使用仍应持续较长时间,要注意药物不良反应。
4、扩血管抗凝改善血循环:使用扩血管、抗凝药物支持治疗,能部分改善因血管狭窄较明显病人的一些临床症状,如:地巴唑20mg,每日3次;妥拉唑林25mg~50mg、阿司匹林75mg~100mg,每日1次,双嘧达莫(潘生丁)25mg,每日3次等。对血压高的病人应积极控制血压。
5、经皮腔内血管成形术:为大动脉炎的治疗开辟了一条新的途径,目前已应用治疗肾动脉狭窄及腹主动脉、锁骨下动脉狭窄等,获得较好的疗效。
6、外科手术治疗:手术目的主要是解决肾血管性高血压及脑缺血。
(1)单侧或双侧颈动脉狭窄引起的脑部严重缺血或视力明显障碍者,可行主动脉及颈动脉人工血管重建术、内膜血栓摘除术或颈部交感神经切除术。
(2)胸或腹主动脉严重狭窄者,可行人工血管重建术。
(3)单侧或双侧肾动脉狭窄者,可行肾脏自身移植术或血管重建术,患侧肾脏明显萎缩者可行肾切除术。
(4)颈动脉窦反射亢进引起反复晕厥发作者,可行颈动脉体摘除术及颈动脉窦神经切除术。
预后
本病多缓慢起病,受累动脉易形成侧支循环,因此只要不累及重要脏器供血,多数患者预后良好。5年生存率为93.8%,10年生存率为90.9%,常见死亡原因为脑出血,其次为手术并发症、肾衰竭及心力衰竭。
参看
参考
|
|||||||||||||||||||||||||||||||||||||||||||
| 关于“无脉症”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |