医学影像学/心与大血管的基本病变X线表现
| 医学电子书 >> 《医学影像学》 >> 胸部 >> 心与大血管 >> 心与大血管X线诊断 >> 心与大血管的基本病变X线表现 |
| 医学影像学 |
|
|
|
心、大血管疾病变通X线检查,多不能直接显示病变本身。诊断是根据心轮廓的改变,借以推测某些房室和大血管的增大或变小、搏动增强或减弱以及肺循环的改变。因此在分析X线表现时必须注意心、大血管的形态与肺循环的改变。为此,必须掌握各个房室和大血管的正常表现以及判断大小、形状等变化的标准,才有可能确立诊断。
(一)心及各房室增大 心增大是心脏病的重要征象,它包括心壁肥厚和心腔扩张,两者常并存。心壁肥厚可单独存在,主要是由于肺循环或体循环的阻力增加。单纯肥厚,心横径无明显增加。心腔扩张是容量增加引起的,主要来自分流,如间隔缺损或回流,如瓣膜关闭不全,一般较快地引起心腔普遍扩张。常是负担过重的或最早受损害的心腔首先扩张,而不是所有心腔都同时扩张,这有利于病变的诊断。心房与心室不同,房壁薄弱,在阻力增加或容量增加时,常以房腔扩张为主,一般无单纯代偿性肥厚。此外,心肌本身的损害如中毒性心肌炎,甲状腺功能亢进,粘液水肿等疾病,也可使心增大。对增大的心,很难从X线上将肥厚和扩张区别开来。因此,就X线表现而言,常统称之为增大,而不区别是肥厚或者是扩张。
确定心增大最简单的方法为胸比率法(图3-2-10)。心胸比率是心影最大横径与胸廓最大的横径之比。心最大横径取心影左、右缘最突出的一点与胸廓中线垂直距离之和,胸廓最大横径是在右膈顶平面取两侧胸廓肋骨内缘之间的最大距离。正常成人心影横径一般不超过胸廓横径的一半,即心胸比率等于或少于0.5。这是一种粗略的估计方法。
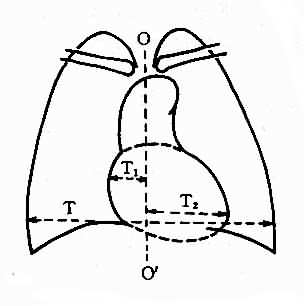
图3-2-10 心胸比率测量图
T1、T2:心横径,取心缘最突出部垂直于中
线;T:胸廓横径,于右膈顶取水平线达两侧
胸廓内缘;OO':胸廓中线
1.左心室增大 后前位,左心室段延长,心尖向下向左延伸(图3-2-11)。心尖居膈下显示在胃泡内,同时变钝、左移,越出锁骨中线。而正常心尖居膈水平且在锁骨中线以内。左心室段圆隆,心腰下陷。由于左心室段延长,致使相反搏动点上移。增大显著时,可推压右心室使心右缘下段右移和膨隆,也可推压左心房使其向后上方移位。同时心可向右旋转,使心腰凹陷更加明显。

图3-2-11 左心室增大
左前斜位,左心室段向后向下突出,与脊柱重叠,即使旋转60°时,仍不能分离,室间沟向前下移位。
侧位,食管和左心室段之间的正常三角形间隙可以消失,心后间隙变窄。
左心室增大常见的原因为高血压病、主动脉瓣关闭不全或狭窄、二尖瓣关闭不全及部分先天性心脏病如动脉导管未闭等。
左心室增大的X线表现如下:①心尖向下、向左延伸;②相反搏动点上移;③左心室段延长、圆隆并向左扩展;④左前斜位旋转60°时,左心室仍与脊柱重叠,室间沟向前下移位;⑤左侧位,心后间隙变窄甚至消失,心后下缘的食管前间隙消失。
2.右心室增大 后前位,可见心腰平直或隆起,肺动脉段延长,因而相反搏动点下移。心横径增大,主要向左扩展。左心室受压推移,心尖可由右心室构成,呈钝圆形,严重时可向上翘。右心室向右扩展,可将右心房推向右上方。增大显著时,心向左旋转,这下前方胸骨阻力、左心相对游离和右心较为固定等因素有关。旋转后,心腰更加突出,心室段可完全由右心室前壁组成,主动脉球则不明显(图3-2-12)。
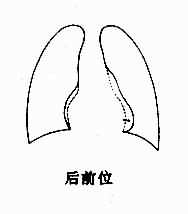
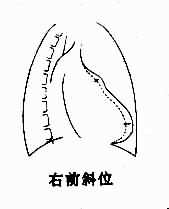
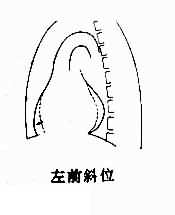
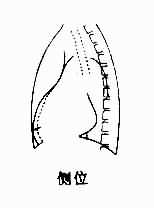
图3-2-12 右心室增大
右前斜位,右心室段前缘呈弧形前突,心前间隙变窄甚至闭塞。肺动脉段和漏斗部隆起。
左前斜位,心膈面延长,心前缘下段向前膨隆,心前间隙下训变窄。左心室可被增大的右心室推向左后方,室间沟则随之向后上移位。心后缘可与脊柱重叠,它与左心室本身增大不同之处是右心室增大时最突出点的位置较高。
侧位,心前缘与前胸壁的接触面增大。同时漏斗部和肺动脉段凸起,此为右心室增大的一个重要征象。
右心室增大常见的原因为二尖瓣狭窄、慢性肺原性心脏病、肺动脉狭窄、肺动脉高压、心内间隔缺损和Follot四联症等。
右心室增大的表现如下①右心室主要向前、向左、向后增大,心呈二尖瓣型;②心腰变为丰满或膨隆;③相反搏动点下移;④右前斜位,心前缘下段膨隆,心前间隙变窄;⑤左前斜位,心室膈段增长,室间沟向后上移位。
3.左心房增大 左心房由体部和耳部组成。体部位于在左心室的后上方,在气管分叉之下,与左主支气管关系较密切,在食管之前,与之密切邻接,大部分心后缘由体部构成,心耳部是从体部左上方伸向前内的突起物,在正常情况下不能与左心室段区别。
左心房增大主要发生在体部,可向后、右、左及上四个向增大。
后前位,左心房早期向后增大时,心轮廓不发生改变,但在心底部出现圆形或椭圆形密度增高影,常略偏右与右心房重叠,在过曝光照片上,容易显示,形成双心房影。如自心缘向右突出,则心右缘两个弓影之间出现另一弓影,即左心房的右缘,弧度较大,但从不向下伸延至膈平面。左心房向左增大时,可使胸主动脉下段向左移位。右心房增大较显著时,可使位于左心室段与肺动脉之间的心耳部增大,通常称第三弓,因之心左缘出现四个弓(图3-2-13)
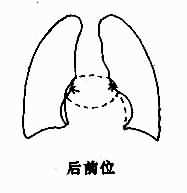
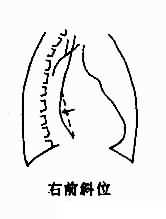
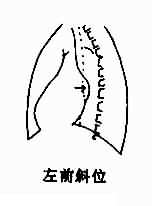

图3-2-13 左心房增大
右前斜位,左心房向后或右后增大时,食管中段受压移位,压迹的上下缘很清楚。轻度增大时,食管仅前壁受压;中度增大,食管前后壁均有受压移位;显著者,食管明显后移。
左前斜位,左心房向上增大显著时,可压迫支气管,使气管分叉角度增大,心后上缘隆起,左主支气管受压抬高,甚至成水平位。
心房增大的主要原因为二尖瓣病变、左心室衰竭和一些先天性心脏病,如动脉导管未闭、心室间隔缺损等。
左心房增大的表现如下:①食管中段受压向后移位;②心右缘出现增大的左心房右缘形成的弓影,心底部双心房影;③心左缘可见左心耳突出,即第三弓影;④左主支气管受压抬高。
4.右心房增大 右心房亦分为体部和耳部,体部在心的右侧偏后,耳部则在其前上方偏左。
后前位,右心房增大,心右缘下段向右扩展、膨隆。但是其他心腔,特别是右心室增大时,可以压迫右心房而使其向右移位,故此为非特征性改变。显著增大时,弧度加长,最突出点位置较高,常有上腔静脉增宽(图3-2-14)。
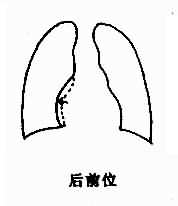
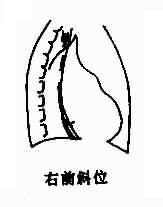
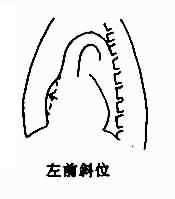
图3-1-14 右心房增大
右前斜位,右心房增大,心后缘下段向后突出。左前斜位,则见心前缘上段膨隆延长,超过心前缘长度一半,为右心房耳部的增大。右心房增大可首先发生在心耳部。
右心房增大可见于右心衰竭、房间隔缺损、三尖瓣病变、肺静脉异位引流和心房粘液瘤等。
右心房增大的X线表现如下:①左前斜位,右心房段延长超过心前缘长度一半以上,膨隆,并与心室段成角;②后前位,心右缘下段向右扩展、膨隆,最突出点位置较高。
5.心普遍增大 后前位,心影向两侧增大,心横径显著增宽。右前斜位和侧位,心前间隙和心后间隙均缩小,食管普遍受压后移。左前斜位,支气管分叉角度增大,气管后移,多见于儿童心脏增大。增大的原因不一,常见的瓣膜疾病中,初始只有负担最大的一个心腔增大,最后,由于整个心肌代偿功能不全,心脏普遍增大。但增大的程度并不均等对称,经过分析,仍能对疾病的诊断作出估计。另一种情况是心肌本身损害或某些全身疾病影响心脏,心肌软弱无力,则心脏均等对称增大,如中毒性心肌炎、严重贫血等。
(二)心形状的改变 心各房室增大时,心形状亦发生改变,在后前位上可见三种心型:
1.二尖瓣型 后前位,呈梨形,心腰丰满或弧形突出,左心缘下段圆钝,心右缘下段较膨隆,主动脉球较小,常见于二尖瓣病变、慢性肺原性心脏病、心间隔缺损和肺动脉狭窄等。
2.主动脉型 后前位,呈靴形,心腰凹陷,心左缘下段向左扩展,主动脉球突出,常见于高血压病和主动脉瓣病变。
3.普遍增大型 心向两侧均匀增大,较对称,以心肌炎和全心衰竭最多见。心包积液时,心影可普遍增大,但非心脏本身增大。
(三)主动脉形状及密度的改变
1.形状改变 年龄大,血管弹力减低,血管壁损害亦使弹力减低或消失,如动脉粥样硬化或梅毒性主动脉炎。在血管弹力减低时,主动脉内压力增高或左心输出量增加,动脉即可扩张和延长。初期为动力性,久之则形成固定的迂曲、延长。增高的动脉内压力均匀地作用于整个主动脉,使血管普遍扩张和延长,如高血压病。但在某些情况,其影响仅限于主动脉局部,如较长期的主动脉瓣关闭不全,可仅见升主动脉扩张。
后前位,主动脉扩张或延长时,升主动脉和降主动脉向两侧分离,升主动脉外缘可越过心右缘下段,升主动脉与右心房的分界点下移,心更倾向于横位,降主动脉位于肺动脉主干之外,向左肺野膨出,主动脉球上移,可达到或超出锁骨水平。左前斜位,升主动脉向前弯曲,弓部向上突出,降主动脉向后弯曲移位,主动脉窗显示清楚,主动脉球在食管的压迹加深和上移。右前斜位,食管受降主动脉牵引而向背侧弯曲。
2.密度改变 主动脉密度增高有两种原因,一是管腔扩张,血容量增加,二是管壁增厚或钙化,两个因素常同时存在。长期高血压,弹力纤维和肌纤维均可肥厚,钙化可发生于主动脉的任何部分,多见于弓部,常呈线形或镰刀状。左前斜位和侧位,钙化的范围更容易显示。
(四)心、大血管搏动的改变 当心或大血管需要克服阻力和负担过重而仍有代偿功能时,则心搏动增强,幅度增大,频率不变;心力衰竭,则搏动减弱,幅度减小,频率加快;心搏动完全消失,一般为心包积液的表现;主动脉瓣关闭不全时,心和主动脉搏动显著增强;在某些高动力性循环的疾病如甲状腺功能亢进和贫血时,则心和主动脉搏动也均有增强。
(五)肺循环的改变 肺循环由肺动脉、肺毛细血管和肺静脉组成。通过肺循环沟通左右心腔。肺动脉和肺静脉是正常肺纹理的主要组成部分。
1.肺充血 肺充血是指肺动脉内血流量增多。后前位表现为肺动脉段膨隆,两侧肺门影增大,系肺动脉的扩张,边缘清楚,透视下,可见肺动脉段和两侧肺门血管搏动增强,即所谓“肺门舞蹈”(hilar dance)。肺野内的肺动脉分支向外周伸展,成比例地增粗,边缘清楚、锐利。长期肺充血,可促使肺小动脉痉挛、收缩,从而产生血管内膜增生,管腔变窄,最后引起肺动脉高压。肺充血常见于左向右分流的先天性心脏病,如房或室间隔缺损、动脉导管未闭等,亦见于循环血量增加,如甲状腺功能亢进和贫血等疾病。
2.肺瘀血 肺瘀血是指肺静脉回流受阻,血液淤滞于肺内。长期肺静脉压升高,肺小动脉发生痉挛、收缩和狭窄,久之,肺动脉压亦升高,右心室负担加重,引起肥厚和扩张。后前位,主要表现为肺静脉普遍扩张,呈模糊条纹状影,一般以中、下肺野显著,有时可呈网状或圆点状,肺野透明度显著减低,两肺门影增大,肺门血管边缘模糊,结构不清,在出现反射性血管痉挛时,下肺静脉收缩变细,上肺静脉扩张增粗。透视时,肺门影无搏动。肺瘀血严重时,在肋膈角附近可见到与外侧胸壁垂直的间隔线(Kerley B线),长约2~3cm,宽约1mm,为肺静脉压升高引起渗出液存留在小叶间隔内所致。肺瘀血常见原因为二尖瓣狭窄和左心衰竭等。
3.肺血减少 肺血减少是指肺血流量的减少,由于右心排血受阻所引起。X线上肺门血管细,肺门影缩小,右下肺动脉变细,肺纹理普遍细小、稀疏。肺野透明、清晰。正常肺动脉分支和其伴行支气管横断面基本相等,但在肺血减少时,肺动脉分支管径可明显小于支气管管径。严重的肺血减少。可由支气管动脉建立侧支循环,在肺野内显示为很多细小、扭曲而紊乱的网状血管影。肺血减少主要见于肺动脉狭窄、三尖瓣狭窄和其他右心排血受阻的先天性心脏病。
4.肺水肿 是由于毛细血管内液体大量渗入肺间质和肺泡所致。主要原因为毛细血管压和血浆渗透压之间失去平衡;毛细血管通透性发生改变。例如,毛细血管压增高或毛细血管壁通透性增加,液体就可认从毛细血管渗入肺组织。毛细血管压增高常见于肺静脉回流受阻。低血氧、贫血、低蛋白血症、菌血症的毒素和药物过敏反应,均可成为损害毛细血管壁的因素。肺水肿可分为间质性和肺泡性两种。
(1)间质性肺水肿:多为慢性,是左心衰竭引起肺静脉和毛细血管高压所致,也是肺瘀血进一步的发展。常无特殊症状。X线表现肺门模糊、增大,肺纹理模糊,中下肺野有网状影,肺野透明度减低。肋膈角区常见KerleyB线。还可有一种较少见的间隔线,即Kerley A线,表现为细长的线条影,多出现于肺野中央区,斜向肺门。常有少量胸腔积液。经过治疗,肺瘀血和肺水肿可于短期内消退。
(2)肺泡性肺水肿:常与间质性肺水肿并存。渗出液主要储集于肺泡内。急性可表现呼吸困难和有大量泡沫痰;慢性症状不明显。X线表现为一侧或两侧肺野有片状模糊影,以内、中带为多见。典型表现肺野呈蝶翼状,见于尿毒症和心脏病伴有左心衰竭患者。
5.肺栓塞及肺梗死 大多是周围静脉血栓或右心附壁血栓脱落进入肺动脉引起。肺动脉大分支栓塞,危及患者生命。临床上表现呼吸困难、心动过速、休克,甚至很快死亡。肺栓塞多涉及肺段动脉,可多发,好发生在下肺和肺底部。常见症状为胸痛、少量咯血和低热。一般需要2~4天才能形成典型的出血性坏死实变。典型X线表现为肺野外围出现密度均匀增高的楔形或三角形影,长3~5cm,底边朝向胸膜,尖指向肺门。但多不典型,可呈团块状或片状。大片梗死可长达10cm。有时病变边缘模糊,佯似炎症,并常出现少量胸腔积液。肺组织缺血性坏死后可继发感染形成空洞。患侧膈可升高,运动受限。病变机化后,残留索条状瘢痕影。一般病变吸收缓慢,平均需要3周左右。
6.肺循环高压 由于肺血流量增加或肺循环阻力增高引起。肺充血,肺血流量增加引起者称为高流量性肺动脉高压。肺小血管和毛细血管痉挛、狭窄所致肺循环阻力增高而引起者称为阻塞性肺动脉高压。这两类肺动脉高压均属于毛细血管前肺循环高压。肺静脉回流受阻而引起的肺静脉压力升高,属于毛细血管后肺循环循环高压即肺静脉高压。肺静脉高压后期,可继发肺动脉高压。
(1)肺动脉高压:正常肺动脉主干收缩压为2~4kPa(15~30mmHg),平均压在2.7kPa(20mmHg)以下。收缩压超过4kPa(30mmHg),平均压超过2.7kPa(20mmHg)即为肺动脉高压。X线表现为①肺动脉段突出;②肺门肺动脉及其大分支扩张,而肺野中、外带分支收缩变细,与肺动脉大分支之间有一突然分界,常称为肺门截断现象,见于阻塞性肺动脉高压。而高流量性肺动脉高压。从肺门至肺野外带,肺动脉各级分支均有增粗,但保持大小比例;③肺门肺动脉搏动增强;④右心室增大,肺动脉压愈高,增大愈显著。
(2)肺静脉高压:肺静脉压超过1.3kPa(10mmHg)即为肺静脉高压,一般超过3.3kPa(25mmHg)时则毛细血管内液体外渗而引起肺水肿。
(六)心血管造影的异常所见 观察心血管造影时,应注意各心腔、大血管和各瓣膜的形态、大小、位置和相互间的关系,包括心室流出道、心房与心室间隔等。注意有无狭窄、缺损和瓣口狭窄。对于大血管要观察其根部、行程、管腔大小和分支情况。例如,主动脉瘤可见动脉梭形扩张,主动脉缩窄可见局限性狭窄。对冠状动脉主要观察有无血管狭窄与闭塞以及受累分支和狭窄的范围与程度。
造影时还要分析心腔与大血管显影的顺序。因为心腔大血管结构异常时,可出现造影剂充盈顺序与时间上的异常;①不应显影的解剖部位显影,例如主动脉造影时,肺动脉显影;②提早显影,例如右心造影时,主动脉提早与肺动脉同期显影;③重复显影,例如某房、室或大血管显影后再次显影。这些表现代表两侧心房、心室间或主肺动脉间有沟通;④排空延迟,代表前进通道上有狭窄、梗阻,例如在肺动脉狭窄时,右心室排空延迟,表现为右心室显影时间延长;⑤反向充盈,代表瓣膜关闭不全,例如左心室造影时,左心房逆行充盈,说明二尖瓣有关闭不全,不能阻止血液反流。
| 关于“医学影像学/心与大血管的基本病变X线表现”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |