窦性心律失常
| A+医学百科 >> 窦性心律失常 |
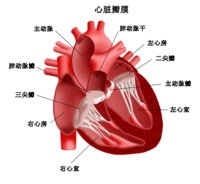
窦性心律失常(sinus arrhythmia)系窦房结发出的激动显著不规律,使心房和心室的节律也不规则。在同一导联描记的心电图上,最长的P-P间期与最短的P-P间期之差超过0.16s(也有学者主张超过0.12s)。
目录 |
疾病概述
窦性心律失常系窦房结发出的激动显著不规律,使心房和心室的节律也不规则。窦性心律失常多为生理性原因所致,职情绪激动、体力活动、进食、饮酒和茶或咖啡、沐浴等;也可见于病理原因,如发热、心脏神经官能症、心肌炎、早亢、贫血、休克及缺氧等;药物,如肾上腺素类、阿托品类也能引起窦性心动过速。窦性心律失常有以
下几种类型:
②非呼吸性窦性心律失常;
③室相性窦性心律失常;
④窦性心律的起步现象;
⑤成对出现的窦性心律及窦房结内游走节律。
疾病类型
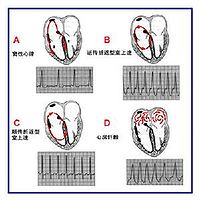
1.呼吸性窦性心律失常(respiratorysinusarrhythmia)系窦性心律失常中最常见的一种类型。各年龄组均有发生,最多见于儿童及年轻人,也可见于老年人。为一种生理表现,绝大多数窦性心律失常者的心脏功能正常,也可见于急性传染病恢复期或吗啡注射后及心脏瓣膜病患者。
2.非呼吸性窦性心律失常(nonrespiratorysinusarrhythmia)比呼吸性窦性心律失常少见,与呼吸周期无关。可见于老年人,偶见于健康人,心脏病患者比无心脏病患者多见,尤其有冠心病者。在颅内压增高、脑血管意外、脑功能不全者也可发生。精神因素、药物因素(如应用洋地黄、吗啡、阿托品等)亦可引起非呼吸性窦性心律失常。
3.室相性窦性心律失常(ventriculophasicsinusarrhythmia)是窦性心律失常的一种特殊类型,指QRS波群的出现可以改变窦性P-P间期的时距。室相性窦性心律失常多见于窦性心律合并二度和三度房室传导阻滞患者,也见于伴有完全性代偿间歇又无逆行心房传导的室性期前收缩与房室交接区性期前收缩者。
或浸润性疾患,不少病例病因不明。病因不明者占37.9%。SSS病程发展大多缓慢,从出现症状到症状严重可长达5~10年或更长。少数急性发作,见于急性心肌梗死和急性心肌炎。
SSS病理基础包括窦房结全部或部分破坏、窦房结~心房不连续区,窦房结周围神经节神经炎症或退行性变和心肌壁病理改变,可有纤维化和脂肪浸润,退行性变。除窦房结及其邻近组织外,心脏传导系统其余部分,也可能受累,引起多处潜在起搏和传导功能障碍。合并房室交接处起搏或传导功能不全的,又称双结病变;同时累及左、右束支的称为全传导系统病变。
病理生理
1.呼吸性窦性心律失常的发生机制窦性心律失常时,心率的变化与呼吸周期有密切关系。在呼吸过程中,交感神经与迷走神经的兴奋性发生变化,窦房结的自律性也因此发生与其相适应的周期性改变。吸气时,颈动脉窦及主动脉弓的压力感受器受到刺激,反射性引起交感神经兴奋、释放儿茶酚胺增多,使窦性P-P周期逐渐缩短、心率加快;呼气时,反射性地引起迷走神经张力增高产生乙酰胆碱,引起窦房结过度极化,窦房结舒张期自动除极的坡度降低,使窦性P-P间期逐渐延长、心率减慢。心率这种快慢变化的周期等于一个呼吸周期。暂停呼吸时,窦性心律失常可转为规则。
2.非呼吸性窦性心律失常的发生机制可能是由于窦房结起搏细胞自律性强度不稳定所致。
3.室相性窦性心律失常的发生机制认为室
相性窦性心律失常发生机制有以下4种可能性:
(1)P-P间期中包含有QRS波群者由于心室收缩使窦房结的供血得到改善,窦房结的自律性增高。P-P间期缩短,心率增快。在不包含QRS波群的P-P间期,由于窦房结的血供相对减少,窦房结的自律性降低,心率则稍慢。
(2)心室收缩时可牵拉窦房结而增高其自律性,使P-P间期缩短。
(3)心室的机械性收缩可反射性地提高窦房结的自律性,使P-P间期缩短。这是因为心室收缩时引起主动脉弓反射,下一次窦性冲动的加快或减慢决定于心室收缩时与其前的P波之间的时间关系。
(4)窦房结动脉从窦房结中穿过,当心室收缩时可引起窦房结动脉的扩张和收缩,窦房结动脉收缩则窦房结的自律性增高,窦房结动脉舒张,则窦房结的自律性减低。认为室相性窦性心律失常实际是钩拢现象的正性变时性作用所致。
临床表现
临床表现轻重不一,可呈间歇发作性。多以心率缓慢所致脑、心、肾等脏器供血不足尤其是脑血供不足症状为主。轻者乏力、头昏、眼花、失眠、记忆力差、反应迟钝或易激动等,易被误诊为神经症,老年人还易被误诊为脑血管意外或衰老综合征。严重者可引起短暂黑蒙、近乎晕厥、晕厥或阿斯综合征发作。部分患者合并短阵室上性
快速心律失常发作,又称慢-快综合征。快速心律失常发作时,心率可突然加速达100次以上,持续时间长短不一,心动过速突然中止后可有心脏暂停伴或不伴晕厥发作。严重心动过缓或心动过速除引起心悸外,还可加重原有心脏病症状,引起心力衰竭或心绞痛。心排出量过低严重影响肾脏等脏器灌注还可致尿少、消化不良。,慢-快综合征还可能导致血管栓塞症状。
诊断检查
诊断:
1.呼吸性窦性心律失常的诊断
(1)同一导联上,相邻的窦性P-P间期相差大于0.16s(0.12s)
(2)P-P间期在吸气时缩短,窦性心率增快;呼气时延长,窦性心律减慢,P-P间期呈渐短渐长的周期性变化。
2.室相性窦性心律失常的诊断
(1)窦性P波形态相同:此类窦性心律失常,多发生在二度、高度、三度房室传导阻滞以及伴有交接区性期前收缩与室性期前收缩患者,此时
仔细测定可发现。
(2)比较包含与不包含QRS波群的P-P间期的变化特点:两者之差应大于0.2s。
实验室检查:可有引起窦性心律失常的原发病相关实验室检查特点。
其他辅助检查:主要依靠心电图诊断。不同类型的窦性心律失常心电图表现各有特点。
1.呼吸性窦性心律失常的心电图特点
(1)P波:窦性心律失常时,P波为窦性P波,形态恒定,但在Ⅱ、Ⅲ、aVF导联上,P波形态由于呼吸引起心脏位置的变化可略有改变。
(2)P-P间期:在同一导联上,最长的P-P间期与最短的P-P间期可相差大于0.16s(0.12s)。
(3)P-R间期:0.12~0.20s。
(4)心率:心率快慢随呼吸而变化,吸气时心率增快,呼气时心率减慢,心率快慢变化的周期相当于一个呼吸周期。
2.非呼吸性窦性心律失常的心电图特点心电图特点与呼吸性窦性心律失常相类似。在同一导联上,相邻的窦性P-P间期相差大于0.16s(0.12s)。不同之处是P-P间期的变化与呼吸周期无关。心率常突然增快。
3.室相性窦性心律失常的心电图特点
(1)不包含QRS波群的P-P间期比含有QRS波群的P-P间期长0.2s以上,大多数室相性窦性心律失常属此类型。
(2)含有QRS波群的P-P间期比不含QRS波群的P-P间期长0.2s以上,此类型又称变异型室相性窦性心律失常。现认为系钩拢现象。
鉴别诊断
与以下几种心律失常进行鉴别:
1.房性期前收缩P波形态在窦性心律失常时应完全相同,或逐渐发生轻度变化:而房性期前收缩的P′波与窦性P波形态完全不同。窦性心律时P-P间期不完全相同,而房性期前收缩节律改变突然激动提前,其后有不完全代偿间歇。
2.二度Ⅰ型窦房阻滞窦性心律失常时P-P间期变化是逐
渐缩短后又逐渐延长,而二度Ⅰ型窦房阻滞P-P间期逐渐缩短后紧接着为一个长间歇,于此间歇后P-P间期又逐渐缩短,与呼吸周期无关。而窦性心律失常P-P间期的改变与呼吸周期有关,当暂停止呼吸时窦性心律失常消失。
3.不规则二度窦房阻滞窦性心律失常时P-P间期呈逐渐缩短和延长。其变化与呼吸周期有密切关系;而二度窦房阻滞时P-P间期突然发生延长,与呼吸周期无关。
治疗方案
一般窦性心律失常不出现临床症状,临床意义不大,不需治疗。
窦性心律失常多与窦性心动过缓同时存在。只有明显窦性心动过缓的窦性心律失常,需用阿托品、异丙肾上腺素、氨茶碱等增加心率的方法治疗。对由心脏病或药物等引起的非呼吸性窦性心律失常者,应针对病因进行处理。
治疗应针对病因,无症状者可定期随访,密切观察病情。心率缓慢显著或伴自觉症状者可试用阿托品、舒喘灵口服。双结病变、慢-快综合征以及有明显脑血供不足症状如:近乎昏厥或昏厥的患者宜安置按需型人工心脏起搏器,房室顺序按需起搏器较VVI更符合生理要求。合并快速心律失常的,安装起搏器后再加用药物控制快速心律失常发作。有用程控自动扫描复律器治疗慢-快综合征,心动过缓时按VVI起搏,心动过速发作时则由VVI转为VVT,发放扫描刺激或短阵快速刺激中止心动过速发作。病窦综合征患者禁用可能减慢心率的药物。心房颤动或心房扑动发作时,不宜进行电复律。
预后
如果窦性心律失常(特别在高血压、冠心病或老年人)以窦性心动过缓为主时,要警惕病窦综合征的可能性,要详尽观察,以防疏漏。
预防
1.积极防治原发病,及时消除原发病因和诱因是预防本病发生的关键。
2.如窦性心律失常以窦性心动过缓为主,要警惕病态窦房结综合征的发生,进一步检查以明确诊断。
3.注意生活和情志调理,应饮食有节、起居有常,不妄作劳。
积极防治原发病,及时消除原发病因和诱因是预防本病发生的关键。
健康问答网关于窦性心律失常的相关提问
| 关于“窦性心律失常”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |