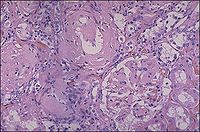
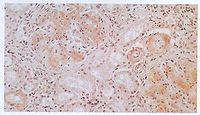
肾淀粉样变性
| A+医学百科 >> 肾淀粉样变性 |
淀粉样变性是指以慢性细胞外不溶性纤维丝蛋白沉积的均匀、无定形物质为特征的一组病变的统称。临床上分为原发性和继发性淀粉样变两种。前者无基础病因,后者常继发于慢性炎症或感染性疾病(如结
核、骨髓炎、支气管扩张、肺脓肿等)、肿瘤(多发性骨髓瘤、何杰金病等),少数见于遗传性家族性疾病(如家族性地中海热)。目前多以免疫组化特点分类,原发性淀粉样变和多发性骨髓瘤所致的淀粉样蛋白为AL淀粉样蛋白,继发性淀粉样变则为AA蛋白。淀粉样物质可在体内各器官和组织的血管壁内沉积,产生多器官病变,肾脏是最常见的受累器官。这种由淀粉样物质沉积在肾脏引起的肾脏病变。称为肾淀粉样变性。
目录 |
病因
研究发现所有淀粉样沉积物中85%~95%为纤维成分,该纤维成分即为
,可溶于水和低离子强度的缓冲液,分子量介于4000~25000Da。迄今已鉴定出20余种淀粉样物质的前体蛋白(表1),这些蛋白质的一级结构各不相同,既可以以溶解的形式也可以以纤维的形式存在。以纤维形式存在时,X线衍射可以见到这些淀粉样纤维具有共同的核心结构,即与淀粉样纤维长轴垂直的反平行β片层样结构,因此,也有些学者认为淀粉样变性是一种蛋白质二级结构病。研究还发现,明确这些蛋白质不仅具有病因学意义,与临床表现、相关疾病、治疗与预后也有直接的关系,因此建议临床医生在确立淀粉样变性的诊断以后,要进一步分析淀粉样沉积物质的化学组成。
症状和体征
是一种全身性疾患,除有肾脏受累外,尚有其他脏器受累;由于受累的脏器不同,轻重程度及病变部位不同,故临床表现亦不同;继发性者由于基础疾病不同,其临床表现各异。亦有全身受累不明显,而以肾受累为首发表现者。
⑴分型:淀粉样变有几种类型,每一种可通过淀粉样蛋白纤维的免疫化学性质来区分。这些基本的特征是:在X线衍射检查的β片层结构;电子显微镜下的细纤维非分枝表现;在刚果红染色后,在偏光显微镜下的苹果绿双折射。根据这些生化特点,结合病理特征及临床表现分为6型。①AL型(即原发性淀粉样变性病):原发性淀粉样变性病是指病因不明、无存在其他疾患而发生的淀粉样变性病,主要侵犯心脏、消化道、舌、皮肤和神经系统,肾受累者占40%。②AA型(即继发性淀粉样变性病):继发性淀粉样变性病是指在其他疾病过程中发生的。常见的有关原因有:慢性感染占50%,多为反复发作的慢性化脓性感染,如肺脓肿、脓胸、支气管扩张、骨髓炎等;此外亦可见于结核、梅毒、麻风等感染性疾病;恶性肿瘤,如甲状腺髓样癌、胰岛细胞瘤等;类风湿关节炎伴发淀粉样变性病占20%~60%;糖尿病;天疱疮;溃疡性结肠炎。
继发性淀粉样变性的主要受累脏器为肾脏,占25%,此外肝、脾、肾上腺亦为常见受累的脏器。③浆
细胞病伴淀粉样变性病:多发性骨髓瘤和其他浆细胞病伴发淀粉样变性者占6%~15%。④遗传性家族性淀粉样变性病:遗传性家族性淀粉样变性综合征少见,其包括多种疾病,常见为家族性地中海热(Familial Mediterranean Fever FMF),属常染色体隐性遗传病,肾小球淀粉样变性以蛋白尿(常为肾病综合征)和进展性肾功能不全为常见,常有反复发作的荨麻疹和耳聋症状。其他有FinnishAmyloidosis等。遗传性家族性淀粉样变性病可分为肾病型、神经病变型和混合型。⑤局限性淀粉样变性病:局限性淀粉样变性病是指淀粉样病变仅见于个别器官或组织,如大脑、心血管、皮肤及尿道。前两者多见于老年患者。⑥血液透析相关性淀粉样变性病(dialysis associated amyloidosis,orβ2-microglobulin amyloidosis):长程血透患者由于β2-M蓄积,常沉积在滑膜和长骨中,引起囊性骨病、损伤性关节病及腕管综合征,但很少沉积在内脏。
⑵肾脏的表现:超出3/4的淀粉样变患者有肾脏病的表现,肾脏受累者的临床表现分4期。①临床前期(Ⅰ期):无任何自觉症状及体征,化验亦无异常,仅肾活检方可作出诊断。此期可长达5~6年久。②蛋白尿期(Ⅱ期):见于76%患者。蛋白尿为最早表现,半数以上者主要为大分子量、低选择性蛋白尿,程度不等。蛋白尿的程度与淀粉样蛋白在肾小球的沉积部位及程度有关,可表现为无症状性蛋白尿,持续数年之久。镜下血尿和细胞管型少见。伴高血压者占20%~50%,直立性低血压是自主神经病变的特征表现。③肾病综合征期(Ⅲ期):大量蛋白尿、低白蛋白血症及水肿,高脂血症较少见,少数仅有长期少量蛋白尿。肾静脉血栓是肾病综合征之最常见并发症,大多起病隐匿,表现为难治性肾病综合征,少数病例为急性起病,有腹痛、血尿加重、蛋白尿增多及肾功能恶化,腹平片或B超检查发现肾脏较前明显增大。肾病综合征由AA蛋白所致者占30%~40%,AL蛋白所致者占35%。一旦肾病综合征出现,病情进展迅速,预后差,存活3年者不超过10%。④尿毒症期(Ⅳ期):继肾病综合征之后,出现进行性肾功能减退,多达半数者有氮质血症,重症死于尿毒症。肾小管及肾间质偶可受累,后者表现为多尿,甚至呈尿崩症表现,少数病例有肾性糖尿、肾小管酸中毒及低钾血症等电解质紊乱。由肾病综合征发展到尿毒症需1~3年不等。肾小球的淀粉样沉积的程度与肾功能的相关性很差。
⑶肾外器官的表现:①原发性淀粉样变性病:常见体重减轻、虚弱和疲乏无力,常见多脏器受累。肾脏最常见,胃占50%;心脏(40%)受侵犯,引起心肌病变、心脏扩大、心律失常及传导阻滞,严重者可猝死,50%死于充血性心力衰竭及心律失常,为原发性AL蛋白型者的最常见死因;胃肠道黏膜受累可引起便秘、腹泻、吸收不良及肠梗阻等症状,黏膜下血管受累可伴发消化道出血,甚至大出血致死。舌受累出现巨舌,患者言语不清,吞咽困难,仰卧时巨舌后垂而发出响亮的鼾声。胃受累时症状如胃癌,反复呕吐难以进食;自主或周围神经受累(19%)表现为多发性周围神经炎、肢端感觉异常(手套或袜子样分布的感觉减退麻木)及肌张力低下和腱反射低下;尺神经损害及周围肌腱因淀粉样物沉积表现为腕管综合征;可导致自主神经功能失调,表现为直立性低血压、胃肠功能紊乱、膀胱功能失调或阳痿。老年患者中枢神经系统受累表现为痴呆;骨髓受累可引起代偿性红细胞增多症。平滑肌及骨骼肌受累表现为肌无力;关节受累表现为多发关节肿、痛,或由于骨受累表现为骨囊性变;肝损害为16%,皮肤紫癜为5%~15%。②继发性肾淀粉样变性病:肾脏病的症状常被原发病症状所掩盖,肝脾亦为主要受累脏器,肝、脾多肿大,肝区痛,重者肝功能减退、门脉压升高,可出现腹水,黄疸罕见,多见于病程之晚期。此外,肾上腺亦常受累,病变以接近髓质的皮质层最为严重,肾上腺皮质肿大,常因肾上腺静脉血栓形成而引起组织坏死,功能减退,表现为艾迪生病。③多发性骨髓瘤伴发的肾淀粉样变性病:主要症状为难忍的骨痛。X线片见骨质破坏或骨折现象。因骨破坏常引起血钙升高,继发性高尿酸血症,血清球蛋白异常增多,尿中出现凝溶蛋白。④老年性淀粉样变性病:多发生于脑、心、胰腺、主动脉、精囊及骨关节组织,由于淀粉样蛋白沉积致使沉积器官的细胞功能紊乱和死亡。病变部位的血管壁可见嗜刚果红染色的淀粉样纤维沉积所致的血管炎。血管壁受累为老年淀粉样变性的特点,故认为这种淀粉样蛋白来源于循环系统,因基础病不同,淀粉样蛋白的化学结构亦不同。⑤血液透析相关性淀粉样变性病:长程血透析患者血中β2微球蛋白多聚体的淀粉样蛋白(Aβ2-M)异常增高,与患者的骨、关节并发症密切相关。其临床表现如下:腕管综合征(carpal tunnel syndrome,CTS):患者1只手或双手疼痛、麻木和运动障碍。透析小于5年者发病率低,透析9年者发病率为5年的13倍,透析超过17年者发病率为100%。腕管组织、尺神经及其周围肌腱鞘中均有Aβ2-M沉积;淀粉样关节炎:长程透析患者的肩、髋、膝、腕、胸锁、指骨间、踝、肘,颈椎及腰椎关节均可受累,以前四者受累最多。关节肿痛、功能受限、强直。X线片示关节腔变窄,骨质破坏,关节附近可见囊性透光区的骨损害。手指关节受累时可因肌腱鞘炎引起“扳机指”、肌腱断裂;病理性骨折:囊性骨损害发生在股骨头、股骨颈或髋臼处可发生病理性骨折。Aβ2-M骨外沉积:少见。Aβ2-M可沉积于胃肠道、心、肝、脾、肺、肾上腺、前列腺、睾丸等骨外组织,受累部位的血管壁可见Aβ2-M淀粉样蛋白沉积,因沉积部位不同引起的病状亦不同。
诊断依据
1.可能有慢性炎症或慢性化脓性病灶(如慢性骨髓炎、肺脓疡、结核、支气管扩张、溃疡性结肠炎
等)、恶性肿瘤(如骨髓瘤)。
2.体内其他器官亦有淀粉样变,如表现为肝脾肿大、心脏肥大等。
3.具备肾脏综合征临床特点。
4.确诊有赖于脏器的活体组织检查,如肝、肾、直肠黏膜活检。刚果红试验有助于诊断。
治疗
1.一般治疗:急性期卧床休息,补充足够的热卡和维生素,同时穿用弹力袜和紧身衣可能有一定的防治作用。肾功能不全者应限制蛋白质的摄入,对肾病综合征患者进行限盐和利尿治疗,常用呋噻米,应用时要注意预防直立性低血压,严重水肿时,输入人血白蛋白可短期减轻水肿,但疗效短暂且价格昂贵,不应常规频繁使用。合并心脏淀粉样变的患者对钙离子阻滞药非常敏感,应避免使用。对于反复发生心衰者,可适当应用地高辛,主要处理仍是利尿治疗,对严重心功能不全、低血压的患者要注意血流动力学的变化。
2.特殊治疗
⑴AL蛋白相关淀粉样变:治疗AL淀粉样变的关键在于抑制单克隆浆细胞的增殖,从而抑制免疫球蛋白轻链的产生。前瞻性研究结果显示应用泼尼松(强的松)0.8mg/(kg?d)+氧芬胂(马法兰)0.15mg/(kg?d),连续7天,每6周1次,可使约1/3有肾病综合征的患者尿蛋白减少或消失,且多数患者肾功能稳定。也有研究表明氧芬胂(马法兰)+泼尼松(强的松)联合治疗疗效优于单独使用氧芬胂(马法兰)、泼尼松(强的松)或秋水仙碱,使患者存活期延长。长期使用氧芬胂(马法兰)要注意有诱发白血病和骨髓异常增生的可能。也可参照多发性骨髓瘤的其他化疗方案,如采用长春新碱、多柔比星(阿霉素)、地塞米松等。已证实单独使用肾上腺皮质激素治疗本病无效,但如果合并有急性新月体肾炎则可考虑予以皮质激素冲击治疗。另外,如有肾上腺受累后功能低下者也为使用糖皮质激素的适应证。近年来,一种羟道诺红霉素的蒽环类似物新药用于治疗AL淀粉样变显示了显著的化疗效果,相信不久会应用于临床。近年有报道采用外周造血干细胞移植配合氧芬胂(马法兰)强化治疗(氧芬胂70~120mg/m2单次静脉给药)本病也显示了较好的效果。需要注意的是,淀粉样变的消退是一个渐进的过程,即使有效抑制了浆细胞的增殖,临床症状改善或器官功能的恢复仍需数月或数年的时间,心脏淀粉样变的恢复尤其缓慢,化疗期间要注意权衡化疗疗效与对器官功能进一步损伤之间的平衡,严格控制适应证。
⑵AA蛋白相关淀粉样变:对继发于慢性炎症或感染性者,首先应治疗原发病,某些病例在控制慢性化脓感染灶后或切除、控制结核病灶后,常可使本病停止发展或好转,沉积的淀粉样物质可被吸收,临床症状明显好转,蛋白尿消失。秋水仙碱对家族性地中海热产生的淀粉样变性有效,用量每日~2g,可使退热,增大的肾脏缩小,肾功能好转,血SAA水平下降,作用机制尚不明了,可能与抑制炎症细胞聚集,阻断淀粉样物质的沉积有关,使用时最好能根据血清SAA浓度调整药物剂量。该药对非家族性地中海热的AA淀粉样变者是否有效尚无定论。1988年有作者报道二甲基亚砜(dimethylsulfoxide,DMSO)可溶解淀粉样纤维丝,使沉积消失,肾间质炎性病变减轻,尿蛋白减少或消失,肾功能改善,血肌酐下降,肌酐清除率上升。该药为氧自由基清除剂,亦有助于肾组织细胞的修复。适用于继发性者,包括类风湿性关节炎继发者。口服或静脉注射5g,每日3次,可使类风湿关节疼痛减轻,活动好转,血中SAA及C-反应蛋白浓度减少。但也有无效的报道,疗效有待进一步观察。
英国学者报道采用苯丁酸氮芥治疗类风湿关节炎和青少年炎症性关节炎所致的AA淀粉样变,2/3患者经治疗后肾病综合征好转,肾功能得到稳定或恢复,长期随访存活率也大大提高。
⑶β2-M相关淀粉样变:应用高通量透析器,可有效降低血β2-M水平,经常进行高流量血液滤过,可清除较多的β2-M,仅适合血流动力学稳定的患者。早期应用对本病有延缓和预防作用,但无助于改善已发生的骨病。对于因腕管综合征及骨侵蚀导致的骨与关节疼痛,可采用非甾体消炎药,也可应用糖皮质激素关节内封闭治疗。而慢性肾衰竭患者一旦出现透析相关淀粉样变,惟一有效的治疗是肾移植,移植后血清β2-M水平可迅速下降,临床症状很快改善。有报道移植1年后约20%患者移植肾可再发淀粉样变,可能与患者具有持续淀粉样蛋白产生有关,在选择肾移植时要分析相关病因以权衡利弊。
3.肾脏替代疗法:肾脏淀粉样变发展到尿毒症阶段时,透析疗法和肾移植术是延长患者生命最有效的措施。经维持性血液透析治疗者平均存活期远高于未作透析者,但存活率各家报道相去甚远。对于具有心脏淀粉样变的患者,血液透析应特别注意心脏合并症如心力衰竭、心律失常、低血压等,选择透析方案时要注意血流动力学的平稳。也有学者认为低血压与淀粉样变累及肾上腺有关,建议在血液透析过程中适当补充糖皮质激素。腹膜透析对血流动力学的影响小,且有助于中分子轻链蛋白的排出,可能更适合这一类患者。肾移植可显著改善淀粉样变的临床症状,但患者远期存活率提高并不明显。积极治疗原发病以及化疗减少淀粉样蛋白的产生是改善预后的关键。
健康问答网关于肾淀粉样变性的相关提问
| 关于“肾淀粉样变性”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |