窦房传导阻滞
| A+医学百科 >> 窦房传导阻滞 |
窦房传导阻滞是指窦房结产生的冲动,部分或全部不能到达心房,引起心房和心室一次或接连两次以上停搏的,是较少见的心律失常之一。急性窦房传导阻滞的病因为急性心肌梗塞、急性心肌炎、洋地黄或奎尼丁类药物作用和迷走神经张力过高。慢性窦房传导阻滞常见于冠心病、原发性心肌病、迷走神经张力过高或原因不明的病态窦房结综合征。单纯窦房传导阻滞患者多数为无症状,心率显著过缓时可引起乏力、头昏、胸闷等。严重者可引起心原性昏厥。轻者无需治疗。顽固而持久,并有晕厥或心源性昏厥发作者,需安置人工心脏起搏器。
目录 |
分类及心电图特征
窦房传导阻滞的分类为:Ⅰ度、Ⅱ度和Ⅲ度,前二者又称不完全性,后者又称完全性。Ⅱ度窦房阻滞根据图形的不同又可分为Ⅰ型及Ⅱ型。
(1)Ⅰ度窦房阻滞的心电图特征:从理论上推断,Ⅰ度窦房传导阻滞是存在的,但由于目前的心电图描记器尚不能把微小的窦房结电位记录下来,因此,单纯存在Ⅰ度窦房传导阻滞在体表心电图上无法诊断。
(2)Ⅱ度窦房传导阻滞的心电图特征:
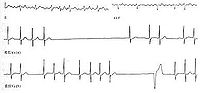
①Ⅱ度Ⅰ型(文氏型)窦房传导阻滞:
A P-P间期逐渐缩短,最后出现长P-P间期,此后又逐渐缩短,周而复始。
B 长P-P间期小于两个基本P-P间期之和。
C 长P-P间期后的第一个P-P间期长于其前一个P-P间期。
D 以上三条是典型文氏现象。临床上见到的大多属于非典型类。可表现为:(a)P-P间期逐渐缩短,但在P波脱漏前(即长P-P前)P-P不继续缩短,即不变或稍延长,然后才出现长P-P间期。(b)P-P间期逐渐缩短,但长P-P不一定小于两个P-P之和。造成不典型文氏现象的原因有窦性心律不齐、期前收缩等。
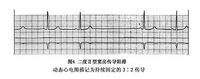
②Ⅱ度Ⅱ型窦房传导阻滞心电图特征:
A 传导比例规则:可呈3∶2 ;4∶3;5∶4等传导比例,且保持不变。亦可呈2∶1或3∶1程度较高的阻滞。当传导阻滞比达3∶1~5∶1时,可称为高度窦房传导阻滞。此时心室率极为缓慢。
B 传导比例不规则:在一系列规则的窦性P-P间期中,突然出现一个P-QRS-T的长P-P间期,此间期恰是短P-P 间期的整数倍数。可间歇出现或存在时间较长。
③Ⅲ度(完全性)窦房传导阻滞心电图特征:
当窦房结的激动全部不能传导到达心房时,心电图上窦性P波完全消失,故无法与持续性窦性停搏相鉴别。但如存在房性逸搏及房性逸搏性心律则有助于窦房传导阻滞的诊断。因为在窦性停搏时房内激动点常同时受到抑制。
临床特点
单纯窦房传导阻滞患者多数为无症状,心率显著过缓时可引起乏力、头昏、胸闷等。严重者可引起心原性昏厥。还可能有基础疾病的相关症状,比如急性心肌梗死、原发性心肌病等。
由于体表心电图不能显示窦房结电活动,因而无法确立第一度窦房传导阻滞的诊断。第三度窦房传导阻滞与窦性停搏鉴别困难,特别当发生窦性心律不齐时。第二度窦房传导阻滞分为两型:莫氏I型即文氏阻滞,表现为PP间期进行性缩短,直至出现一次长PP间期,该长PP间期短于基本PP间期的两倍,此型窦房传导阻滞应与窦性心律不齐鉴别;莫氏II型阻滞时,长PP间期为基本PP间期的整倍数。窦房传导阻滞后可出现逸搏或逸搏心律。
治疗方案
若患者无心动过缓有关的症状,不必接受治疗,仅定期随诊观察。对于有症状的病态窦房结综合征患者,应接受起搏器治疗。慢性持续或频繁发作之心动过缓,如不伴游有关房室传导障碍因选用心房起搏器,否则宜选用双腔起搏以维持正常的房室激动顺序。
心动过缓-心动过速综合征患者发作心动过速,单独应用抗心律失常药物治疗,可能加重心动过缓。应用洋地黄治疗病窦最和征并发的分性过速性心律失常,可能加重窦性心动过缓或房室传导阻滞。具有内在交感活性的β受体阻滞剂可予试用。应用起搏治疗后,患者仍有心动过速发作,应同时应用抗心律失常药物治疗。
窦房传导阻滞应该如何预防
1.积极治疗原发病 及时控制、消除原发病因是预防本病发生的关键。
2.合理使用洋地黄制剂、奎尼丁等抗心律失常药物。
3.起居有常、饮食适当、保持心情舒畅,适当体育锻炼,以使筋脉气血流通
参看
健康问答网关于窦房传导阻滞的相关提问
| 关于“窦房传导阻滞”的留言: | |
|
目前暂无留言 | |
| 添加留言 | |